Diety niskowęglowodanowe w wycofywaniu objawów chorób autoimmunologicznych: mechanizmy, dowody kliniczne i praktyka
Dr hab. Ewa Kłodzińska
Streszczenie
Diety niskowęglowodanowe (LCHF) i ketogeniczne (KD) są coraz częściej stosowane jako interwencje żywieniowe w terapii chorób o podłożu immunozapalnym. W niniejszym opracowaniu przedstawiono mechanizmy ich działania, przegląd badań klinicznych oraz obserwacji wskazujących na możliwość remisji objawów chorób autoimmunologicznych. Wskazano również potencjalne ograniczenia i zasady bezpiecznego wdrożenia. Analiza obejmuje prace naukowe z baz PubMed i Scopus oraz publikacje popularyzatorskie Braci Rodzeń.
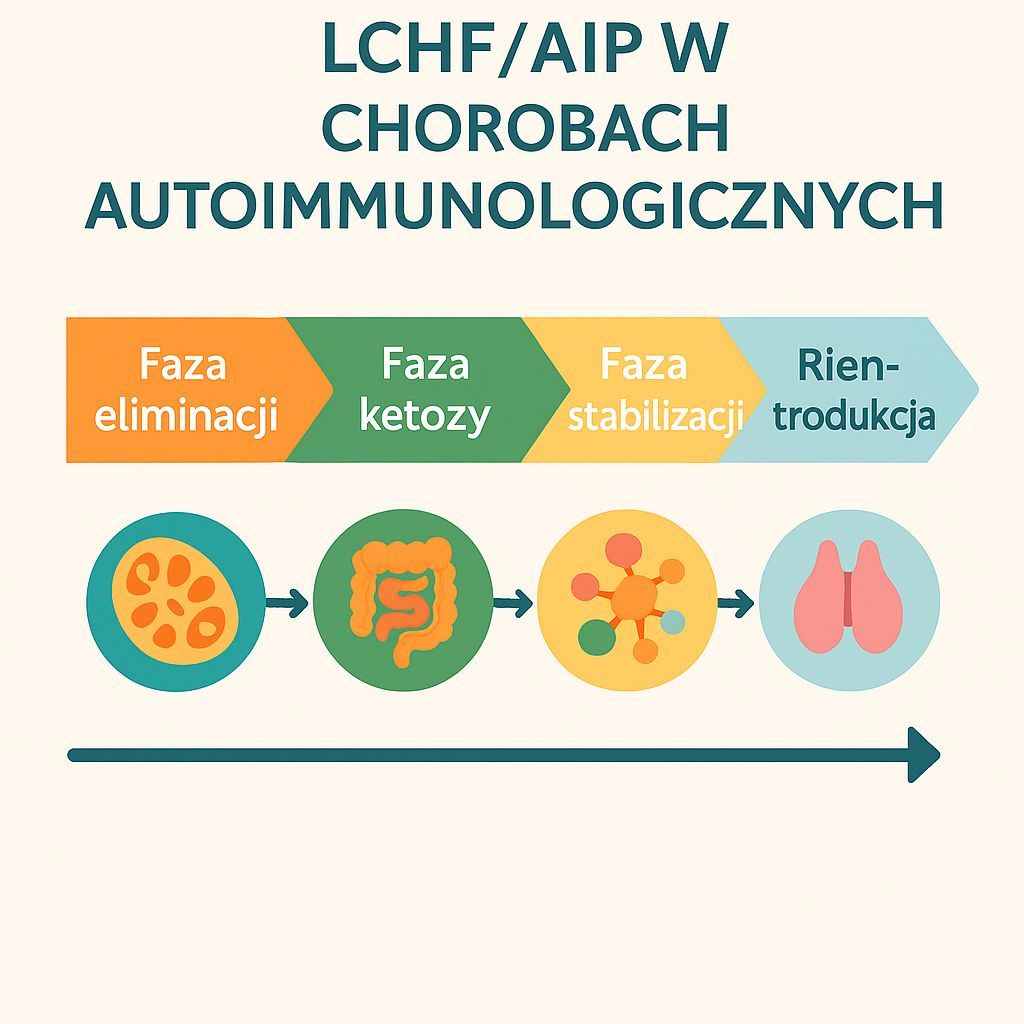
1. Wprowadzenie
Choroby autoimmunologiczne, takie jak stwardnienie rozsiane (SM), reumatoidalne zapalenie stawów (RZS), zapalenie tarczycy Hashimoto czy nieswoiste zapalenia jelit (IBD), wiążą się z przewlekłym stanem zapalnym, nadmierną aktywacją limfocytów Th17 oraz dysbiozą jelitową. Jednym z czynników nasilających proces autoagresji jest hiperglikemia i hiperinsulinemia, prowadząca do aktywacji szlaku NF-κB i nadprodukcji cytokin (IL-6, TNF-α, IL-1β) [1–3].
Interwencje dietetyczne oparte na ograniczeniu węglowodanów – diety low-carb i ketogeniczne – mogą działać immunomodulująco, stabilizując glikemię, redukując stres oksydacyjny oraz wspierając barierę jelitową i mitochondrialną [1–6].
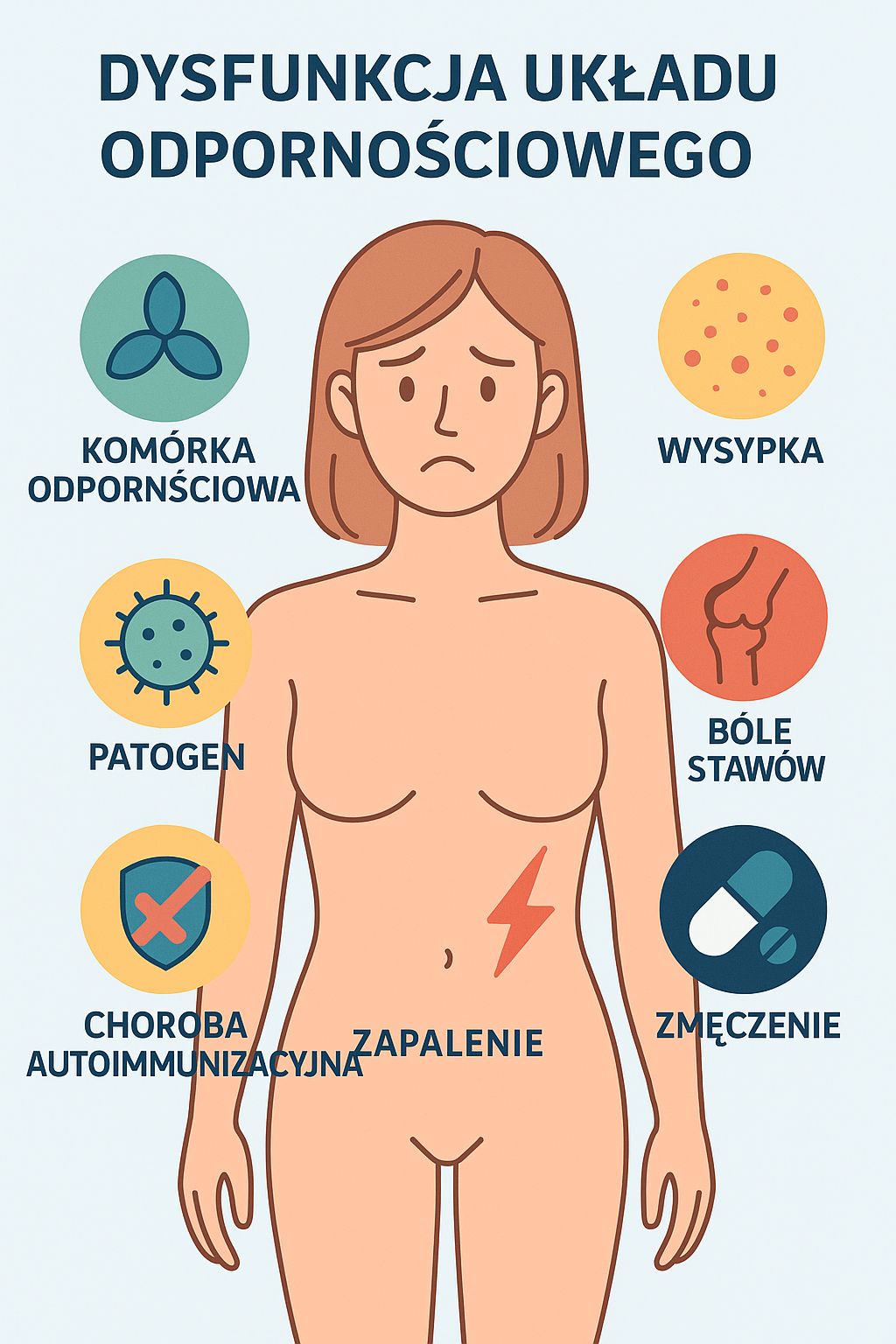
2. Mechanizmy działania dietyniskowęglowodanowej w kontekście autoimmunizacji
2.1. Hamowanie inflamasomu NLRP3
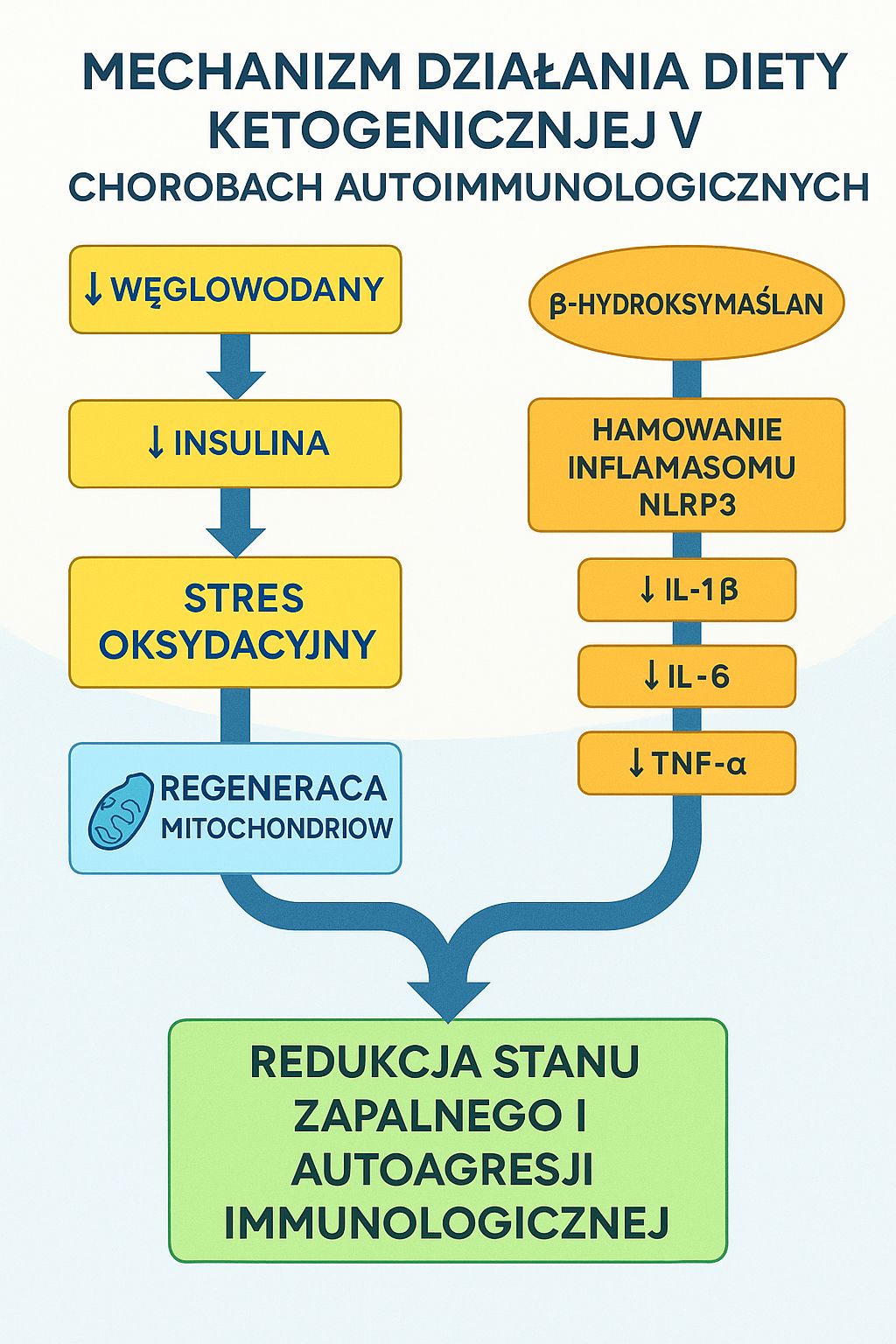
β-hydroksymaślan (BHB), główne ciało ketonowe, hamuje aktywację inflamasomu NLRP3 w monocytach i makrofagach, ograniczając dojrzewanie IL-1β i IL-18 [1,2]. W modelach zapalnych obserwowano redukcję bólu stawowego, obrzęków i markerów zapalenia po przejściu w stan ketozy [3].
2.2. Obniżenie insuliny i aktywności NF-κB
Zmniejszona podaż węglowodanów redukuje poziom insuliny i leptyny, co wtórnie ogranicza aktywację NF-κB oraz ekspresję prozapalnych genów. Mechanizm ten potwierdzają badania przeglądowe [14,16].
2.3. Regeneracja bariery jelitowej
Dieta low-carb eliminuje lektyny, gluten, fruktany i inne składniki nasilające przepuszczalność jelit. Badania na chorych z IBD wykazały poprawę jakości życia i normalizację ekspresji genów błony śluzowej po zastosowaniu Autoimmune Protocol Diet (AIP) [4,5] oraz Specific Carbohydrate Diet (SCD) [6].
2.4. Poprawa funkcji mitochondriów
W stanie ketozy ketony stają się alternatywnym paliwem dla komórek, zwiększając efektywność fosforylacji oksydacyjnej i ograniczając stres oksydacyjny – co ma szczególne znaczenie w chorobach neurozapalnych, takich jak SM [7–9].
3. Dowody kliniczne
3.1. Stwardnienie rozsiane (SM)
W randomizowanym badaniu fazy II (65 pacjentów z postacią rzutowo-remisyjną SM) dieta ketogeniczna przez 6 miesięcy była bezpieczna i dobrze tolerowana, prowadząc do poprawy jakości życia, zmniejszenia zmęczenia i poprawy wskaźników zapalnych [7]. Podobne efekty potwierdzono w nowszych pracach [8,9].
3.2. Nieswoiste zapalenia jelit (IBD)
W dwóch badaniach Chandrasekaran i wsp. [4,5] stosowanie AIP przez 6 tygodni doprowadziło do znaczącej poprawy objawów i markerów zapalnych. Z kolei w randomizowanym badaniu DINE-CD [6,13] porównano dietę SCD i śródziemnomorską — obie poprawiły objawy, ale SCD dała szybszą remisję kliniczną.
3.3. Zapalenia stawów i RZS
W przeglądzie Ciaffi i wsp. [14] opisano mechanizmy działania diety ketogenicznej w zapalnych chorobach stawów – poprzez spadek masy ciała, mniejsze wydzielanie IL-6 i redukcję stresu oksydacyjnego. Autorzy postulują jej wykorzystanie jako terapii wspomagającej.
3.4. Cukrzyca typu 1 – model autoimmunizacji
Opisano przypadki remisji klinicznej cukrzycy typu 1 po wczesnym wdrożeniu diety LCHF, z poprawą kontroli glikemii i redukcją zapotrzebowania na insulinę [11,15].
4. Bezpieczeństwo i ograniczenia
Diety niskowęglowodanowe są generalnie bezpieczne, jeśli prowadzone pod kontrolą lekarza. Możliwe ryzyka to:
- niedobory magnezu, potasu, folianów i jodu,
- przejściowy wzrost LDL-C,
- pogorszenie kwasicy u osób z niewydolnością nerek.
W badaniach długoterminowych nie stwierdzono zwiększonego ryzyka chorób sercowo-naczyniowych przy prawidłowej podaży tłuszczów nienasyconych [16].
5. Znaczenie praktyczne i rekomendacje
- Ograniczenie węglowodanów do 20–50 g/d,
- Wysokiej jakości tłuszcze (oliwa, awokado, tłuste ryby),
- Białko 1,2–1,6 g/kg mc,
- Eliminacja glutenu, cukrów, olejów rafinowanych,
- Kontrola: wit. D, Se, Mg, lipidogram, CRP, hormony tarczycy.
Dla pacjentów z chorobami autoimmunologicznymi szczególnie wartościowe są protokoły AIP i LCHF z okresową ketozą, które łączą eliminację antygenów pokarmowych z modulacją immunometaboliczną.
6. Publikacje Braci Rodzeń i aspekty popularyzacyjne
Bracia Rodzeń w swoich publikacjach („Terapeutyczne ograniczanie węglowodanów”, „Metoda odchudzania Braci Rodzeń”, 2022–2024) propagują medycynę opartą na redukcji węglowodanów, edukując pacjentów w zakresie metabolicznej przyczyny chorób przewlekłych i autoimmunologicznych. Choć nie są to prace indeksowane naukowo, mają duży wpływ na popularyzację wiedzy klinicznej i świadomości żywieniowej [17,18].
7. Wnioski
Diety niskowęglowodanowe i ketogeniczne stanowią obiecujące narzędzie terapeutyczne w leczeniu chorób autoimmunologicznych. Mechanizmy obejmują hamowanie inflamasomu NLRP3, poprawę funkcji mitochondrialnej, uszczelnienie jelit i redukcję stresu oksydacyjnego.
Obecne dane kliniczne (szczególnie w SM i IBD) potwierdzają ich skuteczność w poprawie jakości życia i redukcji objawów.
Potrzebne są jednak dalsze, dobrze zaplanowane randomizowane badania długoterminowe z oceną markerów immunologicznych i klinicznych.
Bibliografia
- Youm Y-H. et al. The ketone metabolite β-hydroxybutyrate blocks NLRP3 inflammasome-mediated inflammatory disease. Nat Med. 2015;21(3):263–269. doi:10.1038/nm.3804
- Goldberg E.L. et al. β-Hydroxybutyrate deactivates neutrophil NLRP3 inflammasome to relieve gout flares. Cell Reports. 2017;18(9):2077–2087. doi:10.1016/j.celrep.2017.02.004
- Neudorf H. et al. Impact of fasting and ketogenic interventions on the NLRP3 inflammasome. Metabolism Open. 2024. Elsevier.
- Chandrasekaran A. et al. An Autoimmune Protocol Diet Improves Patient-Reported QoL in Inflammatory Bowel Disease. Crohn’s & Colitis 360. 2019;1(3):otz019. doi:10.1093/crocol/otz019
- Chandrasekaran A. et al. The Autoimmune Protocol Diet Modifies Intestinal RNA Expression in IBD. Crohn’s & Colitis 360. 2019;1(3):otz016. doi:10.1093/crocol/otz016
- Suskind D.L. et al. The Specific Carbohydrate Diet and Diet Modification as Induction Therapy for Pediatric Crohn’s Disease. Nutrients. 2020;12(12):3749. doi:10.3390/nu12123749
- Brenton J.N. et al. Phase II study of ketogenic diets in relapsing multiple sclerosis. J Neurol Neurosurg Psychiatry. 2022;93(6):637–644. doi:10.1136/jnnp-2022-329074
- de la Rubia Ortí J.E. et al. Exploring the impact of ketogenic diet on multiple sclerosis. Front Neurol. 2023;14:1167849. PMCID: PMC10485376.
- Wetmore E. et al. Patient perceptions and post-trial adherence after a ketogenic diet in MS. Clin Nutr. 2023.
- Lambadiari V. et al. Ketogenic Diet vs. Mediterranean Diet: mechanisms and clinical applications in autoimmune diseases. Int J Mol Sci. 2024;25(5):2475. doi:10.3390/ijms25052475
- Bouillet B. et al. Low-carbohydrate high-fat diet initiated promptly after diagnosis provides clinical remission in three patients with type 1 diabetes. Diabetes & Metabolism. 2019;46(6). doi:10.1016/j.diabet.2019.06.004
- Pardali E.C. et al. Autoimmune Protocol Diet as personalized elimination diet for IBD. Clin Nutr ESPEN. 2024.
- Lewis J.D. et al. A Randomized Trial Comparing the SCD with the Mediterranean Diet as treatment for Crohn’s disease (DINE-CD). Gastroenterology. 2021;161(3):837–852. doi:10.1053/j.gastro.2021.05.047
- Ciaffi J. et al. The Effect of a Ketogenic Diet on Inflammatory Arthritis and Systemic Inflammation. Front Med (Lausanne). 2021;8:792846. doi:10.3389/fmed.2021.792846
- Ozoran H. et al. Prolonged remission with very-low-carbohydrate diet in late-onset type 1 diabetes. J Diabetes Investig. 2024. PMCID: PMC10895325.
- Patikorn C. et al. Effects of ketogenic diet on health outcomes: an umbrella review of meta-analyses. BMC Med. 2023;21:254. doi:10.1186/s12916-023-02874-y
- Bracia Rodzeń. Terapeutyczne ograniczanie węglowodanów. Wyd. Bracia Rodzeń, 2023.
- Bracia Rodzeń. Metoda odchudzania Braci Rodzeń. Wyd. Bracia Rodzeń, 2022.
Literatura uzupełniająca:
- Rodzeń Ł., Rodzeń M. i in.
Beneficial Effects of the Ketogenic Diet on Nonalcoholic Fatty Liver Disease (NAFLD/MAFLD)
Journal of Clinical Medicine, 2024
DOI: 10.3390/jcm13164857 - Rodzeń Ł., Rodzeń M. i in.
Ketogenic Diets for Body Weight Loss: A Comparison with Other Diets
Nutrients, 2025
DOI: 10.3390/nu17060965 - Rodzeń Ł., Rodzeń M. i in.
Intermittent Fasting in the Treatment of Type 2 Diabetes
Frontiers in Nutrition, 2025
DOI: 10.3389/fnut.2025.1629154



